La rigenerazione ossea, cos’é e quando farla?
- Cos’è la rigenerazione ossea?
- Rigenerazione ossea dentale: tipi di innesto
- Rigenerazione con membrane riassorbibili
- Rigenerazione con membrane non riassorbibili
- Decorso post intervento di rigenerazione ossea
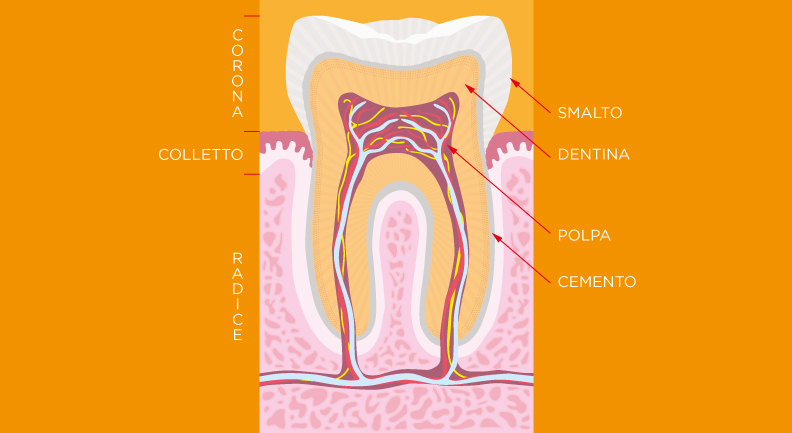
La rigenerazione ossea è una particolare tecnica di ricostruzione che si esegue su pazienti che soffrono di malattie paradontali, che sono stati sottoposti ad interventi di rimozione dentale che hanno ridotto la consistenza dell’osso mandibolare o mascellare o semplicemente hanno perso uno o più denti.
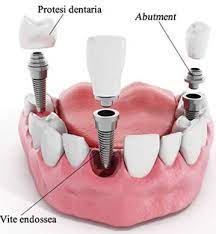
Questa tecnica consente di ripristinare lo spessore, l’altezza e la solidità dell’osso compromesso al fine di poter operare su di esso innesti dentali e altri interventi.
La rigenerazione ossea dentale è una tecnica chirurgica molto all’avanguardia che consiste nell’applicazione di miscele di osso sintetico e osso organico sull’osso da rigenerare, fornendo quindi all’organismo la materia prima necessaria a ripristinare il volume osseo laddove è carente.
L’innesto osseo viene sempre protetto da una membrana, che impedisce alle cellule gengivali di svilupparsi al di sopra dell’innesto. Questo accorgimento è necessario poiché le cellule gengivali si sviluppano molto più velocemente di quelle ossee, e potrebbero ricoprire l’innesto prima che le cellule ossee si siano moltiplicate come desiderato.
Questa tecnica si utilizza generalmente a seguito di carenza di perdite o estrazioni dentali che hanno compromesso la solidità dell’osso mascellare, malattie paradontali, rimozione di cisti e neoplasie, osteoporosi, erosione dell’osso in un paziente che ha portato a lungo una protesi mobile.
Rigenerazione ossea dentale: tipi di innesto
Le tecniche utilizzate per questa pratica sono essenzialmente due:
- Rigenerazione con membrane riassorbibili

Questa tecnica prevede l’applicazione di un innesto osseo particolato, composto da osso sintetico e osso biologico (proveniente da animali, prelevato dallo stesso paziente o da un donatore), al di sotto di una membrana progettata per essere riassorbita dai tessuti e fissata con un micro pin in platino. Quando la membrana si sarà disciolta il dentista dovrà soltanto rimuovere il pin. Questo tipo di membrana è particolarmente utile negli interventi necessari a ripristinare lo sviluppo orizzontale dell’osso.
- Rigenerazione con membrane non riassorbibili
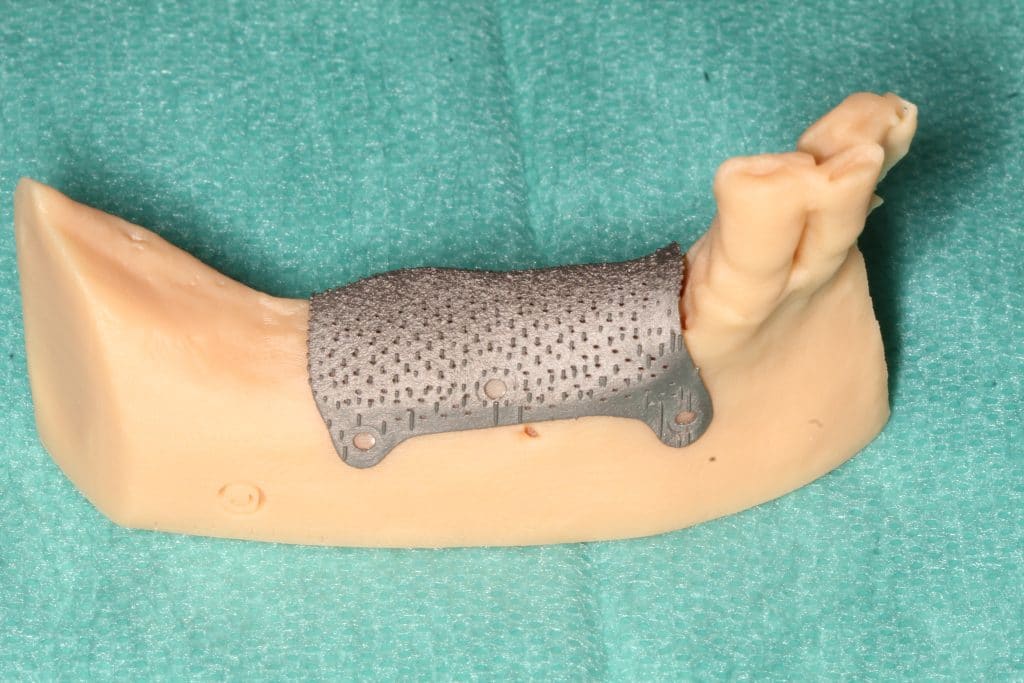
Il sistema di applicazione è identico al precedente, ma la membrana non riassorbibile viene utilizzata per ripristinare ossa profondamente danneggiate, che hanno perso principalmente millimetri in altezza o contemporaneamente altezza e spessore. Questo tipo di membrana permette di risolvere anche problemi molto gravi: è realizzata in politetrafluoroetilene espanso con un’anima in titanio ed è fissata con pin o microviti in titanio.
Decorso post-intervento e benefici
Dopo l’intervento è strettamente necessario che il paziente eviti alcool, fumo e caffè per almeno 3 giorni, al fine di non compromettere la corretta cicatrizzazione dei tessuti.
Successivamente si deve disinfettare la ferita con collutorio antibatterico evitando di sfregare la zona con uno spazzolino. Si può utilizzare uno spazzolino a setole morbide sulla zona circostante la ferita solo alcuni giorni dopo l’intervento.
La rimozione dei pin ed eventualmente della membrana avviene 9 mesi dopo la loro applicazione e, successivamente, si può procedere a effettuare tutti gli interventi di chirurgia odontoiatrica necessari al paziente, come l’inserimento di impianti fissi.
Il principale vantaggio della rigenerazione ossea consiste nella possibilità di ripristinare completamente la funzionalità dentale preservando la fisionomia del paziente. Si tratta inoltre di un’operazione praticamente indolore poiché viene solitamente effettuata con un paziente in anestesia vigile.