Un dente devitalizzato può fare male?
I denti devitalizzati a volte possono fare ancora male e spesso i pazienti si chiedono per quale motivo ciò avvenga. In questo articolo capiremo quali sono i motivi per cui un dente devitalizzato fa male e, soprattutto, analizzeremo le possibili soluzioni a questo problema.
Innanzitutto, è importante distinguere due situazioni: quando il dente è appena stato devitalizzato e quando il dente inizia a provocare fastidio tempo dopo.
Immediatamente dopo la devitalizzazione è normale avvertire dolore: questa, di fatto, è l’unica complicanza che può affliggere il dente sottoposto a questa tipologia di trattamento odontoiatrico.
Tuttavia, grazie alle attuali tecniche e al miglioramento delle procedure di anestesia, oggi l’intervento di devitalizzazione è molto meno doloroso di quanto non fosse in passato.
Come eliminare il dolore dopo la devitalizzazione
Se subito dopo l’intervento (o qualche giorno dopo) il dente fa male o crea fastidio, potresti applicare del ghiaccio a fasi alterne (di circa 15-20 minuti). Il freddo, infatti, provoca una vasocostrizione e può quindi aiutare a diminuire dolore o gonfiore originatosi in seguito al trattamento.
Se invece il dolore è piuttosto intenso, assumere antidolorifici o antinfiammatori – come paracetamolo, ibuprofene o ketoprofene – sarà sicuramente d’aiuto. Ricorda però di non abusare di questi farmaci, dato che possono anche avere degli effetti collaterali.
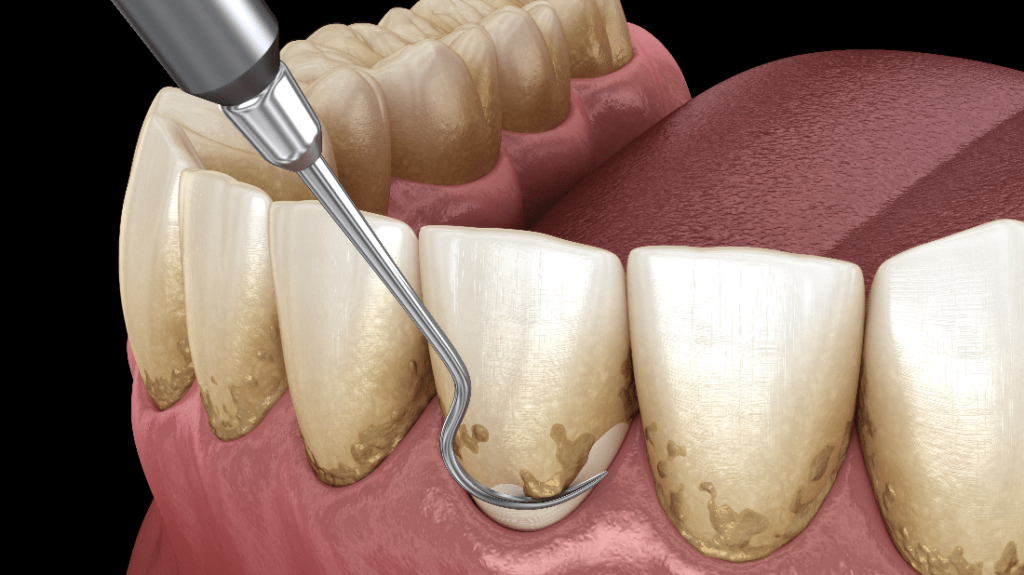
È buona norma al fine di evitare ulteriori problematiche effettuare una corretta ed accurata igiene dentale, sottoponendosi poi anche a sedute di igiene professionale.
Un occhio di riguardo dovrebbe anche riguardare l’alimentazione: sarebbe bene, infatti, non consumare (o farlo in maniera limitata) cibi dolci: questi alimenti costituiscono il nutrimento dei batteri che possono proliferare e provocare danni.
Infine, anche il fumo dovrebbe essere evitato: le sostanze in esso presenti, infatti, svolgono un ruolo notevole nell’irritazione dei tessuti del cavo orale.

Solitamente, comunque, il dolore dovuto alla devitalizzazione sparisce dopo pochi giorni. Se però questo non accade, le cause possono essere diverse. Cerchiamo di capire quali siano ed eventualmente come risolverle.
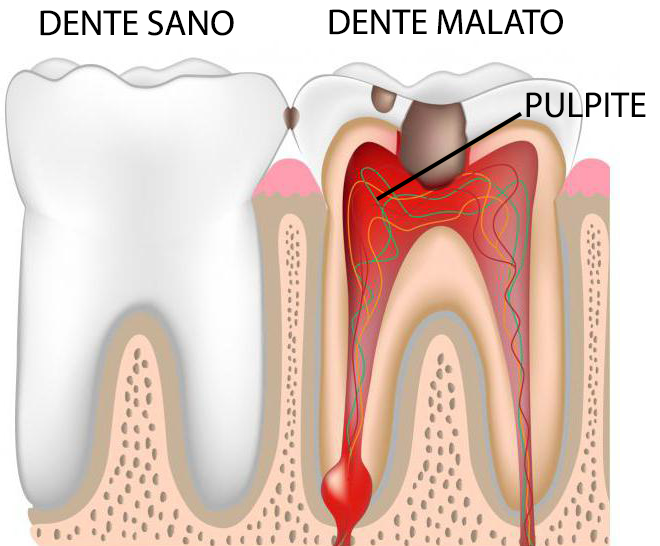
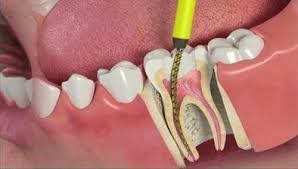
Un dente devitalizzato viene volgarmente definito “morto”, in quanto la polpa – che costituisce il tessuto vitale di un elemento dentario – viene completamente rimossa anche a livello delle radici.
E allora perché in alcuni casi il dente devitalizzato fa male?
Devi sapere che i denti hanno dei recettori di pressione che, se stimolati oltre la soglia, provocano una sensazione di dolore.
Il trattamento di un dente che fa male dopo una devitalizzazione dipende dalla causa che lo provoca.
Se la sintomatologia dolorosa dipende da un trattamento non correttamente eseguito, l’odontoiatra potrebbe ritenere opportuno effettuare un ritrattamento. Questo prevede la riapertura del dente, la pulizia di camera pulpare e canali radicolari e la loro corretta otturazione.
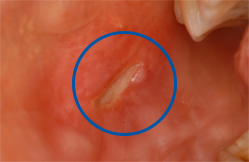
Questa metodica è indicata anche nel caso in cui il dolore sia dovuto all’infiltrazione batterica nei tessuti più profondi. I trattamenti antibiotici, che solitamente vengono prescritti in caso di infezione, non sono sufficienti a risolvere il problema. Questi farmaci, infatti, alleviano soltanto la sintomatologia acuta, ma è assolutamente necessario ritrattare il dente per poter debellare completamente l’infezione.
Se invece il dolore è causato da una pressione eccessiva – provocata, per esempio, da un restauro incongruo che rende il dente “troppo alto” dando origine ad un precontatto – una soluzione potrebbe essere “limare” il dente per ridurre questa interferenza.