CURETTAGE GENGIVALE
Se hai trascurato le tue gengive e ora sono gonfie e sanguinano, molto probabilmente tartaro e batteri sono riusciti ad infiltrarsi nel solco gengivale, depositandosi in una tasca.
Il progredire dell’infiammazione, chiamata parodontite, sta mettendo in serio pericolo la stabilità dei tuoi denti.
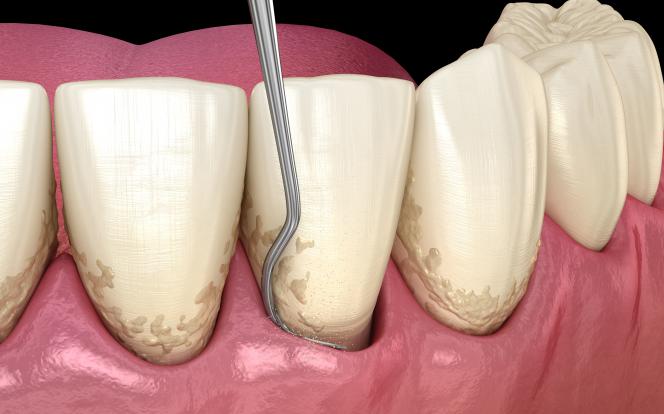
Conosciuto anche con il nome di raschiamento e levigatura radicolare, il curettage gengivale è una pulizia dei denti più profonda rispetto a quella classica che ha l’obiettivo di eliminare i batteri presenti nella zona delle gengive.
In particolare parliamo di una procedura che rimuove la placca e il tartaro che si accumula nelle cosiddette tasche parodontali, ossia quella parte di tessuti sotto la gengiva che circondano il dente, evitando così l’infiammazione delle gengive e l’avanzamento di malattie e disturbi parodontali.
Prima di procedere al trattamento, il dentista deve valutare la profondità della tasca e in base ad essa scegliere l’intervento necessario, tra i seguenti:
- curettage dentale a cielo chiuso, un procedimento meccanico e indolore durante il quale la superficie radicolare viene liberata dalla placca e levigata;
- curettage dentale a cielo aperto, che prevede invece un piccolo intervento chirurgico durante il quale si separa la gengiva dall’osso, si rimuove il tartaro e si richiude con alcuni punti di sutura.
La placca e il tartaro, infatti, sono il risultato di residui alimentari, batteri e cellule morte che vengono a formarsi a seguito di una scarsa pulizia orale e che si accumulano non soltanto tra i denti e intorno ad essi ma anche sotto la superficie delle gengive dove possono causare danni più gravi.
La formazione del tartaro può causare lo sviluppo di varie specie di batteri che, a loro volta causano infiammazioni, il disturbo delle gengive ritirate, la perdita del sostegno osseo e dei denti stessi.
È importante sottoporsi a questa tecnica di pulizia orale sin dai primi sintomi di infiammazione alle gengive, nelle fasi iniziali di una parodontite per evitare un peggioramento, ma anche come terapia di supporto alle sedute periodiche di detartrasi, ossia della pulizia orale professionale.
E’ consigliabile ricorrere al curettage almeno due volte l’anno in un’ottica di prevenzione per la pulizia profonda delle gengive e per migliorare la sensibilità dei denti.
Le gengive gonfie, arrossate e con perdita di sangue sono i primi sintomi di un’infiammazione che deve essere valutata con attenzione per non degenerare, con il serio rischio di perdita di uno o più denti, specialmente se si tratta di donne in gravidanza.